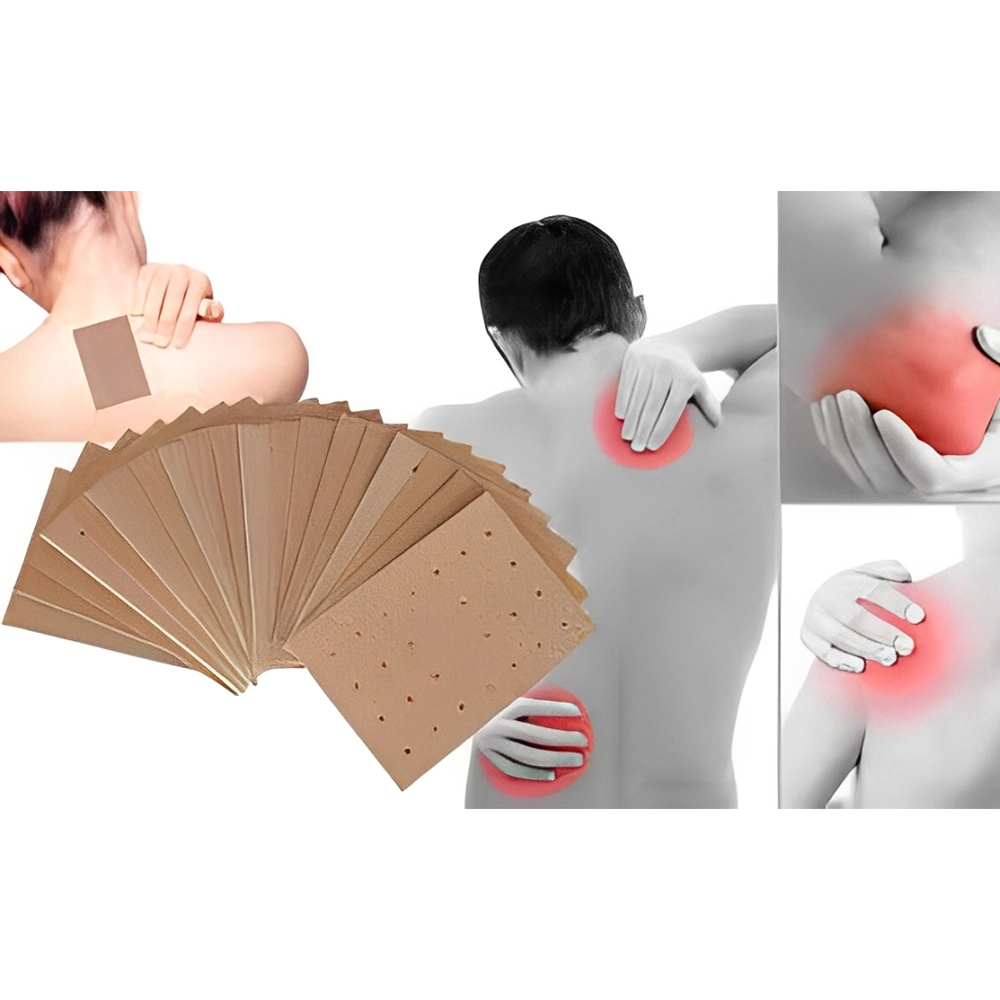
علت سوزش چسب درد
علت سوزش چسب درد: بررسی جامع یک پدیده رایج در تسکین موضعی درد
در حوزه مدیریت درد، به ویژه دردهای موضعی مانند دردهای عضلانی، مفصلی، یا نوروپاتیک، استفاده از چسبهای درد به عنوان یک راهکار غیرتهاجمی و مؤثر، به طور فزایندهای محبوب شده است. این چسبها با رهش کنترلشده مواد فعال دارویی از طریق پوست، تسکین مستقیم در ناحیه آسیبدیده را فراهم میکنند. با این حال، یکی از تجربیات رایج و گاهی نگرانکننده برای مصرفکنندگان، احساس سوزش، خارش یا ناراحتی در محل چسب است. این پدیده، که میتواند از یک حس خفیف و قابل تحمل تا یک سوزش شدید و آزاردهنده متغیر باشد، دلایل متعددی دارد که درک آنها برای استفاده ایمن و مؤثر از این محصولات ضروری است. احساس سوزش ناشی از چسب درد، نه تنها بر راحتی بیمار تأثیر میگذارد، بلکه میتواند اثربخشی درمان را نیز تحتالشعاع قرار دهد و حتی در برخی موارد، نشانهای از یک واکنش نامطلوب پوستی باشد. در این سند جامع، به تفصیل به جنبههای مختلف علت سوزش چسب درد، از تاریخچه چسبهای ترانسدرمال و مکانیسم عمل آنها گرفته تا دلایل اصلی سوزش، روشهای استفاده، کاربردها، مزایا و معایب، اثرات، ترکیبات اصلی، ماندگاری، تفاوتها، بستهبندی و ویژگیهای ظاهری آنها خواهیم پرداخت.
تاریخچه و چکیده
تاریخچه استفاده از ترکیبات دارویی موضعی برای تسکین درد به دورانهای باستان بازمیگردد، جایی که مردم از عصارههای گیاهی، روغنها و ضمادها برای کاهش التهاب و درد استفاده میکردند. با پیشرفت علم داروسازی و درک مکانیسمهای جذب پوستی، در قرن بیستم، مفهوم "سیستمهای رهش ترانسدرمال" یا "چسبهای پوستی" توسعه یافت. اولین چسب ترانسدرمال در سال ۱۹۷۹ برای درمان بیماری حرکت (motion sickness) معرفی شد. از آن زمان، این فناوری به سرعت در زمینه مدیریت درد، جایگزینی هورمونها و درمانهای قلبی-عروقی گسترش یافت. هدف اصلی چسبهای ترانسدرمال، رساندن مداوم و کنترلشده دارو به جریان خون از طریق پوست، بدون نیاز به تزریق یا مصرف خوراکی است. این روش، عوارض جانبی سیستمیک را کاهش داده و رعایت رژیم درمانی را بهبود میبخشد. با این حال، با وجود مزایای فراوان، پدیده سوزش در محل اعمال چسب، به یک نگرانی رایج تبدیل شده است. چکیده عملکرد چسبهای درد در این است که با فراهم آوردن یک بستر برای رهش آهسته مواد فعال دارویی (مانند کپسایسین، متیل سالیسیلات، لیدوکائین یا داروهای ضدالتهاب غیراستروئیدی)، به تسکین درد موضعی کمک میکنند. علت سوزش چسب درد معمولاً به یکی از عوامل زیر برمیگردد: ۱. مکانیسم اثر دارو: برخی ترکیبات فعال مانند کپسایسین، به طور طبیعی حس سوزش ایجاد میکنند که بخشی از مکانیسم اثر آنها در کاهش سیگنالهای درد است. ۲. واکنشهای آلرژیک یا حساسیتی: پوست ممکن است به مواد چسبنده، مواد نگهدارنده یا حتی خود ماده فعال دارویی واکنش آلرژیک نشان دهد. ۳. تحریک فیزیکی: کشش پوست هنگام حرکت، رطوبت زیر چسب یا اصطکاک میتواند منجر به تحریک شود. ۴. نفوذپذیری پوست: تفاوت در حساسیت و نفوذپذیری پوست افراد مختلف، میتواند بر شدت احساس سوزش تأثیر بگذارد. درک این عوامل برای انتخاب و استفاده صحیح از چسبهای درد ضروری است.
-
تاریخچه:
-
استفاده باستانی از ترکیبات دارویی موضعی.
-
توسعه "سیستمهای رهش ترانسدرمال" یا "چسبهای پوستی" در قرن بیستم.
-
معرفی اولین چسب ترانسدرمال در سال ۱۹۷۹.
-
گسترش فناوری چسب ترانسدرمال در مدیریت درد.
-
-
چکیده:
-
هدف اصلی چسبهای ترانسدرمال: رساندن مداوم و کنترلشده دارو به جریان خون از طریق پوست.
-
مکانیسم عمل چسبهای درد: رهش آهسته مواد فعال دارویی (کپسایسین، متیل سالیسیلات، لیدوکائین، NSAIDs).
-
علت سوزش چسب درد (عوامل اصلی):
-
مکانیسم اثر دارو (مثلاً کپسایسین).
-
واکنشهای آلرژیک یا حساسیتی (به مواد چسبنده، نگهدارنده، یا دارو).
-
تحریک فیزیکی (کشش پوست، رطوبت، اصطکاک).
-
تفاوت در نفوذپذیری پوست افراد.
-
-
روش استفاده و مراحل
استفاده صحیح از چسب درد برای دستیابی به حداکثر اثربخشی و به حداقل رساندن عوارض جانبی، از جمله سوزش، بسیار مهم است. مراحل استفاده از چسب درد معمولاً شامل آمادهسازی پوست، اعمال چسب و مراقبتهای پس از آن میشود. ابتدا، ناحیه مورد نظر از پوست باید کاملاً تمیز، خشک و عاری از هرگونه روغن، لوسیون یا کرم باشد. وجود رطوبت یا محصولات دیگر میتواند بر چسبندگی و نفوذ دارو تأثیر بگذارد و حتی سوزش را تشدید کند. در صورت وجود موهای زائد در ناحیه، بهتر است آنها را کوتاه یا اصلاح کنید تا چسبندگی بهتر شود و برداشتن چسب راحتتر باشد. پس از آمادهسازی پوست، بستهبندی چسب را با دقت باز کنید و لایه محافظ را از روی قسمت چسبنده جدا نمایید. سعی کنید قسمت چسبنده را با دست لمس نکنید تا از آلودگی و کاهش چسبندگی جلوگیری شود. چسب را به آرامی و به طور کامل روی ناحیه دردناک اعمال کنید و مطمئن شوید که هیچ چین و چروک یا حبابی زیر آن باقی نمانده است. برای اطمینان از چسبندگی کامل، به آرامی روی چسب فشار دهید. مدت زمان باقی ماندن چسب روی پوست بستگی به نوع دارو و دستورالعمل محصول دارد (معمولاً ۸ تا ۲۴ ساعت). در طول این مدت، از خیس شدن بیش از حد چسب (مانند دوش گرفتن طولانی) خودداری کنید، زیرا میتواند چسبندگی را کاهش داده و احتمال تحریک را افزایش دهد. پس از اتمام دوره مصرف، چسب را به آرامی و با احتیاط از روی پوست بردارید. در صورت بروز قرمزی، خارش شدید یا سوزش مداوم، چسب را فوراً بردارید و ناحیه را با آب و صابون ملایم بشویید. در صورت لزوم، با پزشک یا داروساز مشورت کنید.
-
آمادهسازی پوست:
-
تمیز، خشک و عاری از روغن، لوسیون یا کرم.
-
کوتاه یا اصلاح موهای زائد در ناحیه.
-
-
اعمال چسب:
-
باز کردن دقیق بستهبندی و جدا کردن لایه محافظ.
-
خودداری از لمس قسمت چسبنده با دست.
-
اعمال آرام و کامل چسب روی ناحیه دردناک.
-
اطمینان از عدم وجود چین و چروک یا حباب.
-
فشار ملایم برای چسبندگی کامل.
-
-
مراقبت در طول دوره استفاده:
-
رعایت مدت زمان توصیه شده (۸ تا ۲۴ ساعت).
-
خودداری از خیس شدن بیش از حد چسب.
-
-
برداشتن چسب و مراقبتهای پس از آن:
-
برداشتن آرام و با احتیاط چسب.
-
در صورت بروز قرمزی، خارش شدید یا سوزش مداوم، برداشتن فوری چسب و شستشو با آب و صابون.
-
مشورت با پزشک/داروساز در صورت لزوم.
-
کاربردها
چسبهای درد به دلیل قابلیت رهش موضعی و کنترلشده دارو، کاربردهای گستردهای در مدیریت انواع دردهای موضعی دارند.
-
دردهای عضلانی و اسکلتی: اصلیترین کاربرد آنها در تسکین دردهای ناشی از کشیدگی عضلات، رگ به رگ شدن، کوفتگی، گرفتگی عضلات و دردهای ناشی از فعالیتهای ورزشی است. چسبهای حاوی متیل سالیسیلات، منتول و کپسایسین در این موارد بسیار رایج هستند.
-
دردهای مفصلی و آرتریت: برای تسکین دردهای مفصلی ناشی از آرتروز (استئوآرتریت) یا سایر انواع آرتریت، به ویژه در مفاصل سطحی مانند زانو، آرنج و مچ دست، از چسبهای حاوی داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند دیکلوفناک یا کتوپروفن استفاده میشود.
-
دردهای نوروپاتیک موضعی: چسبهای حاوی لیدوکائین یا کپسایسین با غلظت بالا برای مدیریت دردهای نوروپاتیک موضعی، مانند نورالژی پس از هرپس (درد ناشی از زونا) یا برخی انواع نوروپاتی دیابتی، کاربرد دارند.
-
دردهای کمر و گردن: برای تسکین دردهای مزمن یا حاد در ناحیه کمر و گردن، از چسبهای حاوی مسکنها یا شلکنندههای عضلانی استفاده میشود.
-
کاهش درد پس از آسیبهای جزئی: برای کاهش درد و التهاب ناشی از کبودیها، ضربدیدگیهای جزئی و سایر آسیبهای بافت نرم.
-
تسکین درد بدون عوارض سیستمیک زیاد: یکی از مزایای اصلی چسبهای درد، قابلیت تسکین موضعی بدون نیاز به مصرف خوراکی دارو و در نتیجه کاهش عوارض جانبی سیستمیک (مانند مشکلات گوارشی ناشی از NSAIDs خوراکی) است. این امر آنها را برای افرادی که نمیتوانند داروهای خوراکی مصرف کنند یا به دنبال راهکاری با عوارض کمتر هستند، ایدهآل میسازد.
-
دردهای عضلانی و اسکلتی:
-
کشیدگی عضلات، رگ به رگ شدن، کوفتگی، گرفتگی عضلات، دردهای ورزشی.
-
چسبهای حاوی متیل سالیسیلات، منتول، کپسایسین.
-
-
دردهای مفصلی و آرتریت:
-
آرتروز و سایر آرتریتها (زانو، آرنج، مچ دست).
-
چسبهای حاوی NSAIDs (دیکلوفناک، کتوپروفن).
-
-
دردهای نوروپاتیک موضعی:
-
نورالژی پس از هرپس (زونا)، نوروپاتی دیابتی.
-
چسبهای حاوی لیدوکائین یا کپسایسین با غلظت بالا.
-
-
دردهای کمر و گردن:
-
دردهای مزمن یا حاد.
-
چسبهای حاوی مسکنها یا شلکنندههای عضلانی.
-
-
کاهش درد پس از آسیبهای جزئی:
-
کبودیها، ضربدیدگیهای جزئی، آسیبهای بافت نرم.
-
-
تسکین درد بدون عوارض سیستمیک زیاد:
-
کاهش عوارض جانبی گوارشی.
-
مناسب برای افرادی که نمیتوانند داروهای خوراکی مصرف کنند.
-
%20(1)%20copy.webp)
مزایا و معایب
همانند هر روش درمانی، استفاده از چسبهای درد نیز دارای مزایا و معایب خاص خود است که مصرفکنندگان باید قبل از استفاده از آن آگاه باشند. مزایا:
-
تسکین موضعی و هدفمند: دارو مستقیماً در محل درد آزاد میشود، که منجر به تسکین سریعتر و مؤثرتر در ناحیه آسیبدیده میشود.
-
کاهش عوارض جانبی سیستمیک: از آنجایی که دارو از طریق پوست جذب میشود و وارد جریان خون سیستمیک نمیشود یا به میزان بسیار کمی وارد میشود، عوارض جانبی کلی بدن (مانند مشکلات گوارشی، کبدی یا کلیوی) به طور قابل توجهی کمتر از داروهای خوراکی است.
-
رهش کنترلشده و پایدار دارو: چسبها دارو را به آرامی و به طور مداوم در طول یک دوره زمانی مشخص (مثلاً ۲۴ ساعت) آزاد میکنند، که نیاز به مصرف مکرر دارو را از بین میبرد و رعایت رژیم درمانی را بهبود میبخشد.
-
غیرتهاجمی و راحت: استفاده از چسب درد آسان و بدون درد است و نیازی به تزریق یا بلعیدن قرص ندارد.
-
مناسب برای دردهای مزمن: به دلیل رهش پایدار دارو، برای مدیریت دردهای مزمن که نیاز به تسکین طولانیمدت دارند، بسیار مفید است.
-
عدم نیاز به حافظه: بیمار نیازی به یادآوری زمان مصرف دوزهای متعدد دارو ندارد. معایب:
-
احتمال سوزش، خارش یا تحریک پوستی: این یکی از شایعترین معایب است که میتواند ناشی از مکانیسم اثر دارو (مانند کپسایسین)، واکنش آلرژیک به مواد چسبنده یا سایر ترکیبات، یا تحریک فیزیکی پوست باشد.
-
واکنشهای آلرژیک: برخی افراد ممکن است به مواد چسبنده یا ترکیبات دارویی موجود در چسب واکنش آلرژیک نشان دهند که میتواند منجر به قرمزی، بثورات، خارش شدید یا حتی تاول شود.
-
نفوذپذیری متفاوت پوست: اثربخشی چسب میتواند بسته به ضخامت پوست، میزان چربی، رطوبت و حتی دمای پوست در افراد مختلف، متفاوت باشد.
-
محدودیت در ناحیه اعمال: چسبها فقط برای دردهای موضعی مناسب هستند و برای دردهای گسترده یا سیستمیک کارایی ندارند.
-
مشکلات چسبندگی: در برخی نواحی بدن (مانند مفاصل متحرک) یا در صورت تعریق زیاد، چسب ممکن است به خوبی نچسبد یا کنده شود.
-
ملاحظات زیبایی: برخی افراد ممکن است از دیده شدن چسب روی پوست خود ناراحت باشند.
-
هزینه: برخی چسبهای درد تخصصی ممکن است گرانتر از داروهای خوراکی مشابه باشند.
-
مزایا:
-
تسکین موضعی و هدفمند (آزادسازی مستقیم دارو در محل درد).
-
کاهش عوارض جانبی سیستمیک (جذب کم دارو در جریان خون).
-
رهش کنترلشده و پایدار دارو (تسکین مداوم، کاهش نیاز به مصرف مکرر).
-
غیرتهاجمی و راحت (بدون تزریق یا بلعیدن قرص).
-
مناسب برای دردهای مزمن (تسکین طولانیمدت).
-
عدم نیاز به حافظه (عدم نیاز به یادآوری دوزها).
-
-
معایب:
-
احتمال سوزش، خارش یا تحریک پوستی (شایعترین، ناشی از مکانیسم دارو، آلرژی، تحریک فیزیکی).
-
واکنشهای آلرژیک (قرمزی، بثورات، خارش شدید، تاول).
-
نفوذپذیری متفاوت پوست (اثربخشی متغیر).
-
محدودیت در ناحیه اعمال (فقط برای دردهای موضعی).
-
مشکلات چسبندگی (در نواحی متحرک یا تعریق زیاد).
-
ملاحظات زیبایی (دیده شدن چسب).
-
هزینه (برخی چسبهای تخصصی گرانتر).
-
اثرات
اثرات استفاده از چسبهای درد بر مدیریت درد و کیفیت زندگی بیمار، فراتر از یک تسکین موقت است و شامل مزایای عمیق در زمینه راحتی، ایمنی و بهبود عملکرد میشود.
-
تسکین مؤثر درد موضعی: اصلیترین و مستقیمترین اثر، کاهش یا از بین بردن درد در ناحیه مورد نظر است. این تسکین میتواند به بیمار کمک کند تا فعالیتهای روزمره خود را با راحتی بیشتری انجام دهد و کیفیت زندگی او را بهبود بخشد.
-
کاهش التهاب (در صورت وجود NSAIDs): چسبهای حاوی داروهای ضدالتهاب غیراستروئیدی (NSAIDs) علاوه بر تسکین درد، به کاهش التهاب در محل آسیبدیده نیز کمک میکنند، که این امر به تسریع فرآیند بهبودی کمک مینماید.
-
بهبود عملکرد و تحرک: با کاهش درد، بیمار قادر خواهد بود تا حرکات فیزیکی را با آزادی بیشتری انجام دهد، که این امر به بهبود عملکرد مفاصل و عضلات و افزایش تحرک کلی کمک میکند.
-
کاهش نیاز به داروهای خوراکی: استفاده از چسبهای درد میتواند نیاز به مصرف داروهای مسکن خوراکی را کاهش دهد یا از بین ببرد، که این امر به نوبه خود به کاهش عوارض جانبی سیستمیک مرتبط با داروهای خوراکی کمک میکند.
-
بهبود خواب و راحتی شبانه: برای افرادی که از دردهای مزمن رنج میبرند، چسبهای درد با رهش پایدار میتوانند به تسکین درد در طول شب کمک کرده و کیفیت خواب را بهبود بخشند.
-
اثرات روانی: کاهش درد میتواند به بهبود خلق و خو، کاهش استرس و افزایش اعتماد به نفس در بیماران کمک کند، که این امر به طور کلی بر سلامت روانی آنها تأثیر مثبت میگذارد.
-
اثرات درازمدت: استفاده منظم و صحیح از چسبهای درد، به ویژه در مدیریت دردهای مزمن، میتواند به حفظ کنترل درد در درازمدت، کاهش وابستگی به داروهای قویتر و بهبود کلی کیفیت زندگی بیمار منجر شود. با این حال، پدیده سوزش چسب درد، در صورت عدم مدیریت صحیح، میتواند بر این اثرات مثبت سایه افکند و منجر به عدم تمایل بیمار به ادامه درمان شود.
-
تسکین مؤثر درد موضعی:
-
کاهش یا از بین بردن درد در ناحیه مورد نظر.
-
بهبود راحتی در فعالیتهای روزمره و کیفیت زندگی.
-
-
کاهش التهاب (در صورت وجود NSAIDs):
-
کاهش التهاب در محل آسیبدیده.
-
تسریع فرآیند بهبودی.
-
-
بهبود عملکرد و تحرک:
-
افزایش آزادی حرکات فیزیکی.
-
بهبود عملکرد مفاصل و عضلات و افزایش تحرک کلی.
-
-
کاهش نیاز به داروهای خوراکی:
-
کاهش یا حذف مصرف مسکنهای خوراکی.
-
کاهش عوارض جانبی سیستمیک مرتبط با داروهای خوراکی.
-
-
بهبود خواب و راحتی شبانه:
-
تسکین درد در طول شب برای دردهای مزمن.
-
بهبود کیفیت خواب.
-
-
اثرات روانی:
-
بهبود خلق و خو، کاهش استرس، افزایش اعتماد به نفس.
-
-
اثرات درازمدت:
-
حفظ کنترل درد در درازمدت.
-
کاهش وابستگی به داروهای قویتر.
-
بهبود کلی کیفیت زندگی بیمار.
-
ترکیبات اصلی
ترکیبات اصلی چسب درد، به "مواد فعال دارویی" و "مواد کمکی" آن اشاره دارد که هر دو نقش مهمی در اثربخشی و ویژگیهای فیزیکی چسب ایفا میکنند. هسته اصلی چسب، ماتریکس دارویی و لایه چسبنده آن است.
-
مواد فعال دارویی (Active Pharmaceutical Ingredients - APIs): اینها ترکیباتی هستند که وظیفه تسکین درد را بر عهده دارند و میتوانند شامل موارد زیر باشند:
-
کپسایسین (Capsaicin): ترکیبی طبیعی از فلفل قرمز که با کاهش ماده P (یک نوروپپتید دخیل در انتقال سیگنالهای درد) عمل میکند. کپسایسین به طور طبیعی حس سوزش یا گرما ایجاد میکند که بخشی از مکانیسم اثر آن است.
-
متیل سالیسیلات (Methyl Salicylate): یک داروی ضدالتهاب غیراستروئیدی (NSAID) موضعی که به عنوان ضد التهاب و مسکن عمل میکند. اغلب با منتول ترکیب میشود.
-
منتول (Menthol): ترکیبی که حس خنکی ایجاد میکند و میتواند به تسکین درد کمک کند.
-
لیدوکائین (Lidocaine): یک بیحسکننده موضعی که با مسدود کردن سیگنالهای درد در اعصاب عمل میکند.
-
دیکلوفناک (Diclofenac) یا کتوپروفن (Ketoprofen): داروهای NSAID که به صورت موضعی برای کاهش التهاب و درد مفصلی استفاده میشوند.
-
سایر مسکنها یا شلکنندههای عضلانی: بسته به نوع چسب و هدف درمانی.
-
-
مواد کمکی (Excipients): این مواد به فرمولاسیون، پایداری، چسبندگی و رهش دارو کمک میکنند و شامل موارد زیر هستند:
-
پلیمرهای ماتریکس (Matrix Polymers): موادی مانند پلیاکریلاتها یا سیلیکونها که دارو را در خود نگه داشته و رهش کنترلشده آن را فراهم میکنند.
-
مواد چسبنده (Adhesives): موادی که چسب را به پوست میچسبانند. اینها میتوانند از پلیمرهای اکریلیک، لاستیک یا سیلیکون باشند. حساسیت به این مواد یکی از دلایل اصلی سوزش یا واکنشهای پوستی است.
-
افزایشدهندههای نفوذ (Permeation Enhancers): موادی مانند الکلها (اتانول، ایزوپروپیل الکل) یا پروپیلن گلیکول که به افزایش جذب دارو از طریق پوست کمک میکنند. این مواد نیز میتوانند در برخی افراد باعث تحریک یا سوزش شوند.
-
آنتیاکسیدانها و مواد نگهدارنده: برای حفظ پایداری دارو و جلوگیری از رشد میکروبی.
-
لایههای محافظ (Release Liners): لایهای که قبل از استفاده از روی قسمت چسبنده جدا میشود و معمولاً از پلاستیک سیلیکونیزه شده ساخته میشود.
-
لایه پشتیبان (Backing Layer): لایه بیرونی چسب که معمولاً از مواد انعطافپذیر و ضد آب مانند پلیاورتان یا پلیاتیلن ساخته میشود.
-
-
مواد فعال دارویی (APIs):
-
کپسایسین: کاهش ماده P، ایجاد حس سوزش/گرما (بخشی از مکانیسم اثر).
-
متیل سالیسیلات: NSAID موضعی، ضد التهاب، مسکن.
-
منتول: ایجاد حس خنکی، تسکین درد.
-
لیدوکائین: بیحسکننده موضعی، مسدود کردن سیگنالهای درد.
-
دیکلوفناک/کتوپروفن: NSAID موضعی، کاهش التهاب و درد مفصلی.
-
سایر مسکنها/شلکنندههای عضلانی.
-
-
مواد کمکی (Excipients):
-
پلیمرهای ماتریکس: نگهدارنده دارو، رهش کنترلشده.
-
مواد چسبنده: چسباندن چسب به پوست (پلیمرهای اکریلیک، لاستیک، سیلیکون).
-
افزایشدهندههای نفوذ: افزایش جذب دارو (الکلها، پروپیلن گلیکول) - میتوانند باعث تحریک شوند.
-
آنتیاکسیدانها و مواد نگهدارنده: حفظ پایداری دارو، جلوگیری از رشد میکروبی.
-
لایههای محافظ: جداشونده قبل از استفاده (پلاستیک سیلیکونیزه شده).
-
لایه پشتیبان: لایه بیرونی (پلیاورتان، پلیاتیلن).
-
ماندگاری و تفاوت در ماندگاری، ترکیبات، کاربردها
مفهوم ماندگاری در مورد چسبهای درد به پایداری مواد فعال دارویی و مواد کمکی در طول زمان، در شرایط نگهداری مناسب و تا تاریخ انقضای مشخص شده روی بستهبندی اشاره دارد. ماندگاری چسبهای درد معمولاً به گونهای طراحی میشود که ترکیبات فعال در طول دوره مصرف (معمولاً ۱ تا ۳ سال از تاریخ تولید) اثربخشی خود را حفظ کنند. این پایداری به عوامل مختلفی از جمله نوع ماده فعال، فرمولاسیون ماتریکس، نوع مواد چسبنده و بستهبندی محصول بستگی دارد. نگهداری در جای خشک و خنک و دور از نور مستقیم خورشید برای حفظ ماندگاری حیاتی است.
تفاوت در ماندگاری، ترکیبات و کاربردها بین انواع مختلف چسبهای درد میتواند قابل توجه باشد.
-
ماندگاری:
-
چسبهای حاوی داروهای حساس به نور/حرارت: ممکن است به بستهبندیهای محافظتشدهتر (مانند بستهبندیهای مات یا فویل) و شرایط نگهداری خاص (مانند یخچال) نیاز داشته باشند.
-
فرمولاسیون ماتریکس: نوع پلیمرهای ماتریکس و مواد چسبنده میتواند بر پایداری دارو و طول عمر چسب تأثیر بگذارد.
-
بستهبندی تکدوز: چسبهایی که به صورت تکدوز در ساشههای جداگانه بستهبندی میشوند، معمولاً پایداری بالاتری دارند زیرا تا لحظه استفاده در معرض هوا قرار نمیگیرند.
-
-
ترکیبات: تفاوت در ترکیبات، مهمترین عامل در تمایز چسبهای درد است که مستقیماً بر مکانیسم اثر و پتانسیل سوزش تأثیر میگذارد.
-
چسبهای گرمکننده (مانند کپسایسین): به طور طبیعی حس گرما یا سوزش ایجاد میکنند که بخشی از مکانیسم اثر آنها است. این سوزش معمولاً با گذشت زمان کاهش مییابد.
-
چسبهای خنککننده (مانند منتول): حس خنکی ایجاد میکنند و معمولاً سوزش کمتری دارند، مگر اینکه پوست حساس باشد.
-
چسبهای NSAID (مانند دیکلوفناک): هدف اصلی آنها کاهش التهاب و درد است و معمولاً سوزش ناشی از خود دارو کمتر است، اما ممکن است به مواد چسبنده واکنش نشان دهند.
-
چسبهای بیحسکننده (مانند لیدوکائین): هدف آنها بیحس کردن ناحیه است و معمولاً سوزش ایجاد نمیکنند، مگر اینکه واکنش آلرژیک رخ دهد.
-
-
کاربردها: اگرچه همه چسبهای درد برای تسکین درد موضعی طراحی شدهاند، اما تفاوتهای ظریفی در کاربردهای بهینه آنها وجود دارد. برخی برای دردهای عضلانی، برخی برای دردهای مفصلی و برخی دیگر برای دردهای نوروپاتیک مناسبترند. انتخاب چسب مناسب بر اساس نوع و شدت درد، و همچنین حساسیت پوستی فرد، بسیار مهم است. ماندگاری نتایج استفاده از چسب درد بر روی سلامت بیمار به طور مستقیم به کیفیت خود چسب، تداوم در استفاده (در صورت نیاز به درمان طولانیمدت) و رعایت دستورالعملهای استفاده بستگی دارد. درک علت سوزش چسب درد و انتخاب محصول مناسب میتواند به بهبود تجربه درمانی و افزایش رضایت بیمار کمک کند.
-
ماندگاری محصول:
-
پایداری مواد فعال دارویی و مواد کمکی تا تاریخ انقضا.
-
وابسته به نوع ماده فعال، فرمولاسیون ماتریکس، مواد چسبنده و بستهبندی.
-
نگهداری در جای خشک، خنک و دور از نور مستقیم.
-
-
تفاوت در ماندگاری:
-
چسبهای حاوی داروهای حساس به نور/حرارت: نیاز به بستهبندی محافظتشدهتر و شرایط نگهداری خاص.
-
فرمولاسیون ماتریکس و مواد چسبنده: تأثیر بر پایداری و طول عمر.
-
بستهبندی تکدوز: پایداری بالاتر.
-
-
ترکیبات (تفاوتها):
-
چسبهای گرمکننده (کپسایسین): ایجاد حس سوزش/گرما (بخشی از مکانیسم اثر).
-
چسبهای خنککننده (منتول): حس خنکی، سوزش کمتر.
-
چسبهای NSAID (دیکلوفناک): کاهش التهاب و درد، سوزش کمتر از دارو.
-
چسبهای بیحسکننده (لیدوکائین): بیحس کردن، معمولاً بدون سوزش (مگر آلرژی).
-
-
کاربردها (تفاوتها):
-
برخی برای دردهای عضلانی، برخی برای دردهای مفصلی، برخی برای دردهای نوروپاتیک.
-
انتخاب بر اساس نوع/شدت درد و حساسیت پوستی.
-
-
ماندگاری نتایج بر سلامت بیمار:
-
وابسته به کیفیت چسب، تداوم استفاده، و رعایت دستورالعملها.
-
درک علت سوزش چسب درد و انتخاب محصول مناسب.
-
بررسی بستهبندی
بستهبندی چسب درد نقشی حیاتی در حفظ پایداری، اثربخشی و ایمنی محصول ایفا میکند. از آنجایی که مواد فعال دارویی و حتی مواد چسبنده میتوانند به نور، هوا (اکسیژن) و رطوبت حساس باشند، بستهبندی باید به گونهای باشد که از محصول در برابر این عوامل محافظت کند.
-
انواع بستهبندی:
-
ساشههای فویلی (Foil Pouches): رایجترین و مؤثرترین نوع بستهبندی برای چسبهای درد است. هر چسب به صورت جداگانه در یک ساشه فویلی آلومینیومی یا چندلایه بستهبندی میشود. فویل یک سد عالی در برابر نور، اکسیژن و رطوبت ایجاد میکند و پایداری دارو را تا لحظه استفاده تضمین مینماید.
-
جعبههای مقوایی: ساشههای فویلی معمولاً در جعبههای مقوایی جمعآوری میشوند که اطلاعات محصول و برند روی آنها درج شده است. این جعبهها محافظت فیزیکی بیشتری را فراهم میکنند.
-
-
جنس بستهبندی:
-
فویل آلومینیومی/چندلایه: برای ساشههای داخلی، به دلیل خواص سدکنندگی بالا.
-
مقوا: برای جعبههای بیرونی، برای محافظت فیزیکی و درج اطلاعات.
-
-
طراحی بصری: طراحی بستهبندی چسب درد معمولاً منعکسکننده ماهیت تسکیندهنده و درمانی محصول است؛ ممکن است از رنگهای آرام (مانند آبی، سبز، سفید) یا رنگهای مرتبط با گرما/خنکی (مانند قرمز، نارنجی برای چسبهای گرمکننده یا آبی برای چسبهای خنککننده) استفاده شود. تصاویر واضح از ناحیه درد (مانند عضله، مفصل) و نحوه اعمال چسب نیز ممکن است برای راهنمایی مصرفکننده روی بستهبندی درج شوند. نام دارو و برند باید به وضوح و با طراحی خوانا روی بستهبندی درج شده باشد.
-
اطلاعات محصول: اطلاعات کامل محصول، از جمله نام دارو، غلظت، تعداد چسبها، دستورالعملهای استفاده، مدت زمان اعمال، هشدارهای لازم (مانند عدم استفاده روی پوست آسیبدیده، احتمال سوزش، نیاز به مشورت با پزشک)، تاریخ تولید و انقضا، و شماره لات، باید به وضوح روی بستهبندی درج شده باشد. این اطلاعات به مصرفکننده کمک میکند تا تصمیم آگاهانهای بگیرد و از نحوه مراقبت صحیح از محصول مطلع شود.
-
محافظت از محصول:
-
ضرورت محافظت در برابر نور، هوا (اکسیژن) و رطوبت.
-
-
انواع بستهبندی:
-
ساشههای فویلی (رایجترین و مؤثرترین، سد عالی در برابر عوامل محیطی).
-
جعبههای مقوایی (محافظت فیزیکی بیشتر، درج اطلاعات).
-
-
جنس بستهبندی:
-
فویل آلومینیومی/چندلایه (برای ساشههای داخلی).
-
مقوا (برای جعبههای بیرونی).
-
-
طراحی بصری:
-
انعکاس ماهیت تسکیندهنده و درمانی.
-
رنگهای آرام یا مرتبط با گرما/خنکی.
-
تصاویر واضح از ناحیه درد و نحوه اعمال.
-
نام دارو و برند با طراحی خوانا.
-
-
اطلاعات محصول:
-
درج کامل نام دارو، غلظت، تعداد، دستورالعملها، مدت زمان اعمال، هشدارها (پوست آسیبدیده، سوزش، مشورت با پزشک)، تاریخ تولید/انقضا، شماره لات.
-
ویژگی ظاهری
ویژگیهای ظاهری چسب درد به طور مستقیم بر تجربه کاربری، راحتی و حتی اثربخشی آن تأثیر میگذارد.
-
شکل و ابعاد: چسبهای درد معمولاً به شکل مربع، مستطیل یا بیضی هستند. ابعاد آنها متناسب با ناحیه مورد نظر برای اعمال طراحی میشود؛ چسبهای کوچکتر برای مفاصل کوچک و چسبهای بزرگتر برای نواحی وسیعتر مانند کمر. ضخامت چسب معمولاً بسیار کم است تا راحت و نامحسوس باشد.
-
رنگ: قسمت چسبنده چسب معمولاً بیرنگ یا شفاف است. لایه پشتیبان (لایه بیرونی) میتواند بیرنگ، شفاف، سفید، رنگ پوست یا حتی رنگهای خاص (مانند آبی یا سبز برای چسبهای خنککننده، یا قرمز برای گرمکننده) باشد. شفافیت یا رنگ پوست بودن لایه پشتیبان به کمتر دیده شدن چسب روی پوست کمک میکند.
-
بافت: چسب دارای بافتی نرم، انعطافپذیر و کمی کشسان است تا به خوبی روی انحناهای بدن بنشیند و در حین حرکت کنده نشود. قسمت چسبنده باید حس چسبندگی مناسبی داشته باشد، اما نباید بیش از حد چسبنده باشد که باعث درد هنگام برداشتن شود.
-
رایحه: برخی چسبهای درد، به ویژه آنهایی که حاوی منتول یا متیل سالیسیلات هستند، ممکن است دارای رایحه قوی و مشخصی باشند که حس خنکی یا گرما را القا میکند. این رایحه میتواند برای برخی افراد خوشایند و برای برخی دیگر آزاردهنده باشد. چسبهای حاوی لیدوکائین معمولاً بدون بو هستند.
-
حس پس از اعمال: پس از اعمال، چسب باید به راحتی روی پوست بنشیند و حس راحتی را ایجاد کند. در مورد چسبهای گرمکننده (کپسایسین، متیل سالیسیلات)، احساس سوزش یا گرما به تدریج ظاهر میشود که میتواند از خفیف تا متوسط متغیر باشد. در مورد چسبهای خنککننده (منتول)، حس خنکی ایجاد میشود. هرگونه سوزش شدید، خارش غیرقابل تحمل یا قرمزی بیش از حد، نشانهای از واکنش نامطلوب است.
-
قابلیت دیده شدن: طراحی چسب به گونهای است که تا حد امکان روی پوست نامحسوس باشد، به خصوص اگر رنگ پوست یا شفاف باشد. به طور کلی، هدف از ویژگیهای ظاهری چسب درد، ارائه یک محصول راحت، مؤثر و قابل قبول از نظر زیبایی است که به بیمار در مدیریت درد کمک کند.
-
شکل و ابعاد:
-
مربع، مستطیل یا بیضی.
-
ابعاد متناسب با ناحیه اعمال.
-
ضخامت کم برای راحتی.
-
-
رنگ:
-
قسمت چسبنده: بیرنگ یا شفاف.
-
لایه پشتیبان: بیرنگ، شفاف، سفید، رنگ پوست یا رنگهای خاص (آبی، سبز، قرمز).
-
-
بافت:
-
نرم، انعطافپذیر و کمی کشسان.
-
چسبندگی مناسب (نه بیش از حد).
-
-
رایحه:
-
برخی دارای رایحه قوی (منتول، متیل سالیسیلات) - حس خنکی/گرما.
-
برخی بدون بو (لیدوکائین).
-
-
حس پس از اعمال:
-
راحتی.
-
در چسبهای گرمکننده: احساس سوزش/گرما (خفیف تا متوسط).
-
در چسبهای خنککننده: حس خنکی.
-
سوزش شدید، خارش غیرقابل تحمل یا قرمزی بیش از حد = واکنش نامطلوب.
-
-
قابلیت دیده شدن:
-
طراحی برای نامحسوس بودن روی پوست.
-
نتیجهگیری
چسب درد، به عنوان یک راهکار مؤثر و غیرتهاجمی در مدیریت دردهای موضعی، مزایای قابل توجهی از جمله تسکین هدفمند، کاهش عوارض سیستمیک و رهش کنترلشده دارو را ارائه میدهد. با تکیه بر تاریخچهای غنی از تکامل در سیستمهای رهش ترانسدرمال و بهرهگیری از ترکیبات فعال متنوع، این چسبها قادرند به بهبود کیفیت زندگی افراد مبتلا به دردهای عضلانی، مفصلی و نوروپاتیک کمک کنند. با این حال، پدیده سوزش چسب درد، یک جنبه مهم است که درک آن برای مصرفکنندگان و پرسنل درمانی ضروری است. این سوزش میتواند ناشی از مکانیسم اثر دارو (مانند کپسایسین)، واکنشهای آلرژیک به مواد چسبنده یا سایر ترکیبات، یا تحریک فیزیکی باشد. اهمیت رعایت دقیق دستورالعملهای استفاده، آمادهسازی صحیح پوست و توجه به علائم واکنشهای نامطلوب برای دستیابی به نتایج مطلوب و پایدار حیاتی است. انتخاب بستهبندی مناسب و توجه به ویژگیهای ظاهری محصول نیز نقش مهمی در راحتی و اثربخشی ایفا میکند. در نهایت، با آگاهی کامل از علت سوزش چسب درد و انتخاب محصول مناسب، میتوان از مزایای این روش درمانی بهرهمند شد و تجربه تسکین درد را بهبود بخشید. استفاده مداوم و صحیح از چسب درد میتواند به حفظ راحتی و عملکرد مطلوب در طولانیمدت منجر شود.





